Tijd en aandacht voor échte zorg in de GGZ
De Geestelijke Gezondheidszorg (GGZ) kenmerkt zich door complexe problematiek binnen een kwetsbare doelgroep. Direct of indirect help je cliënten grip te krijgen op hun leven en te werken aan herstel.
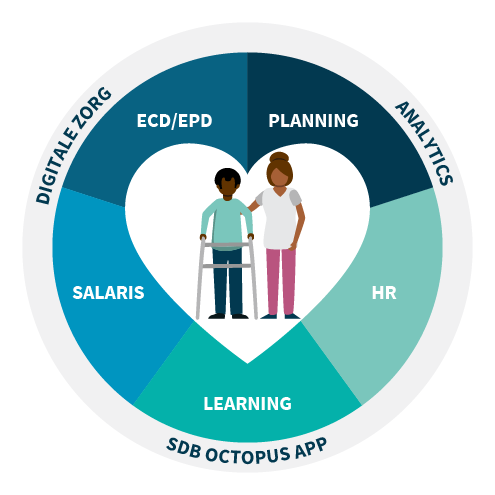
Wij maken makkelijke en slimme oplossingen die je helpen bij het organiseren van je werk, snel inzicht geven in belangrijke informatie én samenwerken met de cliënt ondersteunen. Hiermee helpen wij zorgprofessionals zoals jij meer tijd te maken voor échte zorg.
Boek een inspiratiesessie
Dienstverlening
Jouw kracht zit in de zorgverlening voor mensen met complexe problematiek. Software moet jou daar maximaal bij ondersteunen. Een vlekkeloze implementatie, zodat jouw werkwijze maximaal wordt ondersteund is hierbij cruciaal. Daarnaast wil je direct en goed geholpen worden als je vragen hebt of problemen ervaart. Misschien wil je wel bepaalde onderdelen outsourcen?

Implementatie
Wij implementeren al onze software-oplossingen zelf, in samenwerking met jou. Ons team van ervaren projectleiders en consultants zorgen ervoor dat de software optimaal aansluit op de processen van jouw organisatie met als resultaat een zo hoog mogelijke gebruikerstevredenheid. Benieuwd naar onze software-implementatie-aanpak?
Meer informatie
Support
Wij begrijpen dat onze software cruciaal is voor jou. We staan dan ook voor de kwaliteit en gebruiksvriendelijkheid van onze software. Maar dat is niet alles. SDB Support bied je optimale ondersteuning, zodat jij altijd bij ons terecht kunt met jouw vragen rondom jouw SDB software.
Support
Training
Het is belangrijk om alle ins- en outs te kennen van de SDB software waar je dagelijks mee werkt. Alleen dan kun je optimaal gebruik maken van de software met minimale inspanningen. Onze ervaren trainers kunnen je helpen optimaal gebruik te maken van de SDB software.
Meer informatie
Detachering & advies
Met meer dan 40 jaar ervaring hebben wij veel kennis opgebouwd. Kennis waar jij ook van kunt profiteren dankzij onze detachering en adviesdiensten.
Heb jij een uitdaging? Maak gebruik van onze jarenlange deskundigheid op het gebied van salarisverwerking, zorgplanning en financiële bedrijfsvoering in de zorg en kinderopvang.
Meer informatie
BPO Salaris
Wil jij je bezighouden met goede zorgverlening en medewerkerstevredenheid en laat je salarisverwerking graag over aan experts? Dan ben je bij SDB Groep aan het juiste adres. Al meer dan 40 jaar lang zorgen we voor een correcte berekening van salarissen en verstrekken we de loonstroken voor medewerkers in de zorg.
Meer informatie
BPO Applicatiebeheer
Applicatiebeheer is een tijd- en kennisintensief proces en het is soms een uitdaging om dit goed binnen de organisatie te beleggen en dit proces ook optimaal te benutten. Borg het applicatiebeheer van jouw SDB software met onze BPO Applicatiebeheer dienstverlening, zodat jij er geen omkijken naar hebt. Op deze manier ontzorgen wij jou, waarborgen we de continuïteit van de applicaties en kan jij je focussen op het geven van de beste zorg.
Meer informatie